栄養管理科
栄養管理科はこんなところ

NST専門療法士1名と静脈経腸栄養(TNT-D)管理栄養士1名の2名が在籍しています。給食管理業務、病態栄養学的指導、栄養サポートチーム業務(NST)、学生の実習、地域住民に対する栄養教育、業務の安全性確保のためのリスクマネージメントを行います。調理業務は全面委託をしています。
さまざまな研究により栄養管理の是非が予後を決定することが明らかにされています。低栄養の患者様に適切な栄養補給を行うとともに、食事摂取量を維持できるよう調整しています。また、過剰摂取も含め食事のアンバランスによって悪化する疾病も増加しており、適切な栄養補給が必要とされます。
全ての治療の根幹である栄養状態を改善し、予後とQOL(生活の質)の改善に貢献出来るよう努めています。
栄養指導

栄養指導は、医師の指示で特別食が必要な患者様に行います。
2016年4月より、がん患者様、摂食機能若しくは嚥下機能が低下した患者様又は低栄養状態にある患者様も指導対象に含まれることになりました。
外来栄養指導は、診察前や診察後の時間もしくは患者様のご都合に合わせた日時に、管理栄養士がご本人やご家族へ疾患に合わせた食事指導を行います。定期的に食習慣の確認をしていくことで、徐々に生活に浸透させ、疾患の改善を目標にします。
ご希望の方は、医師までお申しつけください。また、できるだけ実際に食事の準備をされる方と一緒に受けられることをおすすめします。
入院時栄養指導は、食事療法を行っている患者様の病室を訪問し、食事内容のポイントをご説明します。
病態に則した食事を見て食べていただき、退院後の食事に活かせるようにご指導させていただきます。
特定保健指導
特定保健指導は、健診(特定健診)結果に基づいて行います。利用券をお持ちの方は、受診機関に関わらず実施出来ますので、一度ご連絡ください。
また国民健康保険(倉敷市)や協会けんぽに加入され、当院で健診を受けられた対象の方には、情報提供の際にお声を掛けさせていただきます。ご希望があれば当日受けることができます。
特定保健指導では、生活習慣病に移行させないよう食事・運動などについて3~6ヵ月間サポートします。ご自身が健診結果を理解して体の変化に気づき、生活習慣を振り返って、改善するための行動目標を設定するとともに、自らが実践できるよう支援します。健康に関するセルフケア(自己管理)ができるようになることを目的としています。
指導時間
曜日・時間
月曜日~金曜日
午前9時00分~午後4時00分
所要時間の目安
- 外来
-
初回:30分~1時間
2回目以降:20~30分
- 入院
- 20~30分
- 保健指導
- 30分~1時間


栄養管理
病状により食事量の低下した場合や栄養状態が不良の方、食物アレルギーをお持ちの方など、喫食量アップにつながるよう個別にお話をさせていただきます。
必要な栄養を摂っていただけるように、患者様の希望をお伺いしながら、医師・看護師・管理栄養士で調整しています。
また、必要に応じて嚥下評価を行い、言語聴覚士と協力しながら食事形態の調整も行っています。
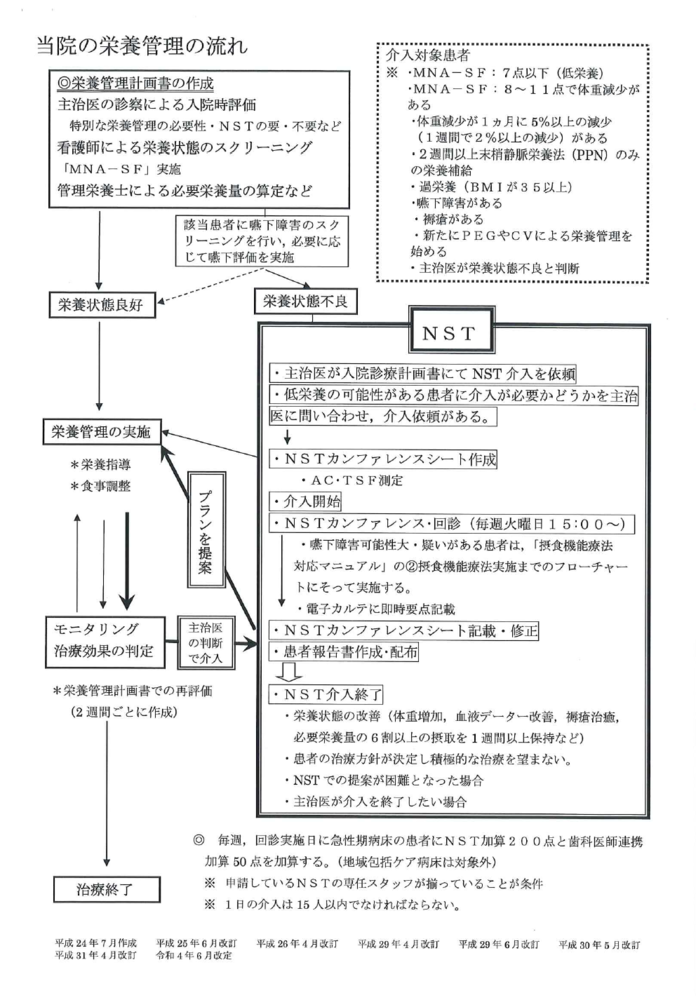
栄養管理計画書

入院患者様一人ひとりについて適切に栄養状態を把握し、栄養計画の立案、身体計測や検査データなどから栄養評価、実施を行います。
入院時全ての患者様に対して医師、看護師、管理栄養士が協力して作成しています。入院時に栄養状態を評価することで高度の栄養不良や治療により栄養状態が悪化する可能性のある患者様に対してNST(栄養サポートチーム)の介入を提案しています。
また、栄養指導の必要な患者様に対して主治医の指示の下、栄養指導を行っています。
食事管理
入院中の患者様に365日3食(~5食)のお食事を提供させていただいています。
温かいものは温かく、冷たいものは冷たく提供できるように温冷配膳車を導入しており、適正な温度での提供に努めています。
食事に変化をつけることができるように火曜日の昼食は変わりご飯、木曜日の朝食はパン食、金曜日の昼食には麺類を提供させていただいています。
また季節ごとの行事食や全国の郷土食など、季節感や通常との変化を楽しんでいただけるように工夫しています。
食種紹介

年齢別に構成されている常食や、軟らかい食材をベースにした軟食、5分粥食、3分粥食、おまじり食、おもゆ食、ソフト食、嚥下訓練食、授乳食、離乳食、幼児食、学童食、胃切除後食、呼吸不全食、なごみ食(化学療法食)などの一般食。
腎臓病食、小児腎臓病食、妊娠高血圧食、糖尿病性腎症食、糖尿病食、脂質異常症食、心臓病食、潰瘍食、肝臓病食、膵臓病食、痛風食、貧血食、潰瘍性大腸炎食、検査食などの特別食があります。
個別対応
例1)食欲不振で食べられない方
主食や副食の量を減らし、少量で栄養補給のしやすい補助食をお付けするなどの対応をしています。
例2)食欲不振で米飯が食べられない方
米飯、軟飯、粥類の形態を変えたり、パン、麺類を特別にご用意しています。
例3)おかずが硬くて食べられない方
軟菜、一口大、5mmのきざみ、2mmのみじん、ミキサー、ゼリー状に固めたソフト食など食べやすい形態にしています。
その他
米飯を食べやすいようにおにぎりに、朝食の牛乳が飲めない方には野菜ジュース・りんごジュース・ヤクルト・ヨーグルトなどに変更します。食欲不振の方には毎食生フルーツをお付けしたり、術後で起き上がれない方には串刺しおにぎり食などに変更したり、個別に話をお伺いし、できる限りの細かい対応を行っています。
なごみ食の一例






化学療法をされている方用の献立をご準備しています。
食欲不振に陥りやすい為、麺類や変わりご飯の回数を増やし、いなり寿司やカレー、お好み焼きといった味のはっきりしているものを取り入れているのが特徴です。
味がしっかりしたものが食べやすい、生果物などさっぱりしたものが食欲が湧くなど、その方に応じて適宜対応しています。
また、アイスクリームやゼリー、補助食品などお好みに応じて、食欲増進が図れるよう一緒に考えていきます。
きざみ・とろみ食の一例
大きな食材での咀嚼が難しい方、水分でムセを起こす方用に、あらかじめ厨房で細かくきざみ、飲み込みやすいようにとろみをお付けしてお出ししています。
麺類は刻まずに食べられる方や水分の多い汁物のみにとろみをお付けする方など、出来るだけ個人の機能や嗜好を大切にしてお作りしています。
献立:ごはん、鶏肉のレモン風味焼き、豆腐のあんかけ、キャベツのサウザンサラダ、フルーツ(りんご缶)



献立管理

季節の行事を積極的に取り入れ、食事が入院生活における楽しみの1つになるように心掛けて献立作りをしています。
また常食の方には、火・水・木曜日の昼食と夕食を2種類のおかずから選んでいただける選択メニューを実施しています。
配膳時間
- 朝食
- 午前7時30分
- 昼食
- 正午
- 夕食
- 午後6時00分
衛生管理
安全でおいしいお食事を提供するため、大量調理衛生管理マニュアルに沿って管理しています。
チーム医療
給食委員会、NST活動、緩和委員会、褥瘡委員会、医療安全委員会、ICT(感染対策委員会)に参加し、多職種で患者様に関わっています。
給食委員会
月に1回、医師・看護師・看護助手・病院管理栄養士・給食委託業者管理栄養士などで食事提供についての提案や問題点を共有し、検討・改善を行っています。
NST委員会


診療支援部門のNST活動にも、管理栄養士が専任として病棟看護師と協力しながら積極的・主体的な取り組みを行っています。
食欲不振、摂食不良、体重減少、床ずれ(褥瘡)など低栄養状態が病気治癒の妨げになっている患者様に対して、病気と闘う栄養をとれるように医師・看護師・薬剤師・言語聴覚士・臨床検査技師など多職種のチームでサポートしています。
栄養状態の改善により、1日でも早い病気の治癒をお手伝いできるよう、体調の変化を継続的に観察し、1週間毎に検討・回診を行っています。


病院での食事内容、ご家庭でのお食事の相談など、お食事に関する疑問・質問をいつでもお待ちしておりますので、お気軽にお声掛けください。
PDFファイルをご覧いただくには、「Adobe(R) Reader(R)」が必要です。お持ちでない方はアドビシステムズ社のサイト(新しいウィンドウ)からダウンロード(無料)してください。
